Rozpoznanie autyzmu następuje zazwyczaj między drugim a trzecim rokiem życia, jednak niektóre objawy można dostrzec znacznie wcześniej. Rodzice często dzielą się w sieci informacjami na temat niepokojących sygnałów, które zauważyli na długo przed ostateczną diagnozą.
Pierwsze sygnały autyzmu w rozwoju dziecka
Pierwsze objawy autyzmu pojawiają się najczęściej przed ukończeniem przez dziecko trzeciego roku życia, w którym to wieku (lub później) stawiana jest diagnoza. Z relacji rodziców wynika, że często dostrzegali oni pewne niepokojące zachowania nawet już w pierwszym roku życia dziecka.
Nietypowa zabawa rączkami
Jednym z wczesnych objawów autyzmu jest nietypowa zabawa rączkami. Rodzice dzieci, u których zdiagnozowano autyzm, podpowiadają, by zwrócić uwagę na rączki dziecka. Opiekunów powinno zaniepokoić:
- Machanie rączkami: Jednym z pierwszych objawów, który zauważyli rodzice u swoich autystycznych dzieci, było trzepotanie i machanie rękoma. Dzieci ze spektrum autyzmu mogą (ale nie wszystkie!) wykonywać nietypowe, powtarzalne ruchy rąk, szczególnie w momencie większego podniecenia. Malec może także uderzać dłońmi w uszy.
- Wyginanie paluszków: Innym zachowaniem, na które warto zwrócić uwagę, jest częste i mocne wykręcanie paluszków czy całych dłoni. Dziecko z autyzmem lubi także obracać i manipulować przedmiotami, a także długo przyglądać się własnym rączkom.
Inne wczesne objawy autyzmu
Oprócz nietypowej zabawy rączkami, istnieje szereg innych wczesnych objawów, na które warto zwrócić uwagę:
- Niechęć do pokazywania: Wskazywanie palcem to banalnie prosty gest dla dorosłych. Większość dzieci robi to bez problemu przed ukończeniem pierwszego roku życia. Maluchy zarówno pokazują paluszkiem to, co je interesuje, jak i kierują wzrok w kierunku, który wskazuje np. mama. Dzieci z autyzmem bardzo trudno tego nauczyć.
- Chodzenie na palcach: Chodzenie na paluszkach to bardzo często jeden z pierwszych objawów autyzmu. Występuje ono u większości dzieci autystycznych. Maluchy chodzą w ten sposób, gdyż są nadwrażliwe sensorycznie, a podłoże może wywoływać u nich dyskomfort, a nawet ból.
- Unikanie kontaktu wzrokowego: Brak kontaktu wzrokowego jest często mylnie rozumiany. Chodzi o to, czy dziecko wykorzystuje kontakt wzrokowy do komunikacji.
- Brak reakcji na własne imię: Do około 10. miesiąca życia dziecko powinno reagować na swoje imię. Jeżeli je przywołujesz, powinno co najmniej odwrócić główkę w Twoją stronę. Rodzice często mówią, że dziecko reaguje, gdy wywołają je po imieniu do kąpieli - tutaj uwaga!
- Brak umiejętności społecznych: Dziecko nie potrafi bawić się ze swoimi rówieśnikami, unika interakcji z rówieśnikami.
- Brak zainteresowania bodźcami społecznymi: Dla zdrowego niemowlęcia twarz ludzka to jeden z najbardziej interesujących obiektów. Należy obserwować, w jaki sposób dziecko reaguje na twarze otaczających go ludzi. Brak zainteresowania lub niezatrzymywanie wzroku na twarzach dorosłych jest sygnałem do niepokoju.
- Dziecko nie podejmuje zabawy naprzemiennej: Zabawa naprzemienna polega na podawaniu i odbieraniu przedmiotów. Jeśli maluszek nie reaguje na komunikaty podczas prób takiej zabawy, jest to powód do niepokoju.
- Dziecko nie dostosowuje się emocjonalnie do klimatu sytuacji: Nieadekwatna ekspresja twarzy do sytuacji, np. brak śmiechu, gdy inni się śmieją, lub nagły płacz.
- Dziecko nie podąża wzrokiem za tym, co mu pokazujesz: W pierwszym roku życia dziecko powinno podążać wzrokiem za tym, co mu pokazujesz, np. wskazując palcem.
- Dziecko jest „nieobecne”: Sprawia wrażenie niezainteresowanego otoczeniem, nie reaguje na przychodzące osoby ani na skierowane do niego słowa.
- Brak gaworzenia po ukończeniu 12. miesiąca życia: Dziecko powinno wydawać sylaby takie jak „mamama”, „papapa” czy „tatata”.
- Brak wymawiania pojedynczych słów po 15. miesiącu życia: Między 12. a 15. miesiącem życia powinny pojawić się proste słowa, takie jak „daj”, „mama”, „tata”. Mit, że chłopiec może nie mówić do trzeciego roku życia, jest nieprawdziwy.
- Brak budowania pojedynczych zdań po ukończeniu dwóch lat: W 24. miesiącu życia dziecko powinno już budować pierwsze proste, często dwuwyrazowe zdania.
- Brak rozumienia podstawowych gestów społecznych.
- Powtarzalność gestów.
- Nadpobudliwość ruchowa i kręcenie się w kółko.
- Nadwrażliwość na bodźce dotykowe i dźwiękowe.
- Obsesyjne zainteresowania: Dziecko interesuje się tylko dinozaurami, samolotami, pojazdami wojskowymi, kosmosem, liczbami. Ciężko porozmawiać dłużej z dzieckiem na inny temat niż ten będący obiektem jego fascynacji.
- Brak udawanych zabaw.
- Regres umiejętności językowych i społecznych.
Nigdy nie należy kierować się pojedynczymi sygnałami, ponieważ mogą one świadczyć o osobowości dziecka, jego temperamencie i zainteresowaniach. Jednak jeśli cokolwiek niepokoi, należy skonsultować się ze specjalistą.

Stereotypie ruchowe - charakterystyka i przyczyny
Stereotypie ruchowe (SR) to mimowolne, nieodruchowe, skoordynowane, o określonym wzorcu ruchy, które cechuje powtarzalność i często rytmiczność. Wykonywanie bezcelowych i powtarzalnych ruchów o charakterze rytuału jest najczęściej wiązane z zaburzeniami ze spektrum autyzmu, jednak zdarzają się również u zdrowych dzieci, które reagują w ten sposób w momencie ekscytacji lub stresu.
Formy stereotypii ruchowych
Stereotypie ruchowe przybierają rozmaite formy. Ich wspólną cechą jest powtarzalność zarówno samego ruchu, jak i okoliczności, w których się pojawiają. Stereotypią może być wykonywanie prostych ruchów, takich jak kołysanie ciałem, a także złożonych, jak na przykład naprzemienne krzyżowanie nóg, czy wykonywanie ruchów marszowych w miejscu. Dla autyzmu charakterystyczne są takie stereotypie ruchowe jak:
- Machanie rączkami lub paluszkami.
- Złożone ruchy całego ciała.
- Machanie głową, kręcenie się wokół własnej osi.
W literaturze medycznej na ten temat wymieniane są także:
- Natrętne mruganie.
- Wyłączanie i włączanie światła.
- Wielokrotne upuszczanie przedmiotów.
- Skakanie, przestępowanie z nogi na nogę.
- Kołysanie się, klepanie się po brodzie, potrząsanie ręką.
- Pstrykanie przedmiotami, bicie się w głowę, klaskanie.
- Bieganie w kółko, kręcenie się wokół własnej osi, kręcenie przedmiotami, darcie papieru.
Bardzo często są one rytmiczne, skoordynowane, ale ich rzucającą się w oczy cechą jest bezcelowość - nie są tańcem, zabawą ani żadną konkretną czynnością; ich wykonywanie nie służy niczemu konkretnemu. Niektórzy uważają je za rodzaj mimowolnego tiku - większość tych zachowań jest mimowolna i dziecko nie ma na nią żadnego wpływu.
Objawy towarzyszące stereotypiom ruchowym
Stereotypiom ruchowym u dziecka często towarzyszą inne dodatkowe objawy:
- Nadpobudliwość psychoruchowa.
- Zaburzenia obsesyjno-kompulsywne.
- Stany lękowe.
Wśród rozpoznanych stereotypii zdarzają się także aktywności autodestrukcyjne - jak np. rytmiczne uderzanie główką w ścianę, drapanie się, wyrywanie sobie włosów, które w niektórych przypadkach mogą prowadzić do poważnych uszkodzeń ciała. W autyzmie występują również stereotypie językowe. Dzieci powtarzają fragmenty filmów lub te same sekwencje językowe. Stereotypie słowne to inaczej perseweracje.
Przyczyny stereotypii ruchowych
Niektórzy badacze uważają, że stereotypie ruchowe są sposobem organizmu na rozładowanie napięcia i zmniejszenie pobudzenia. Istnieje także teoria, która mówi, że stereotypie to następstwo nadmiaru dopaminy, która pełni funkcję neuroprzekaźnika, w jądrach podstawy, spowodowanego np. urazami płatów czołowych mózgu.
Stereotypie ruchowe są objawem, który może towarzyszyć innym zaburzeniom. Dlatego w przypadku zaobserwowania tego typu zachowań konieczna jest diagnostyka z uwzględnieniem wywiadu wczesnodziecięcego, oceną funkcjonowania dziecka w środowisku domowym oraz obserwacja zachowań oraz zabaw dziecka. Diagnostyką taką zajmuje się psychiatra dziecięcy, który w trakcie wizyty może wysunąć podejrzenie występowania zaburzeń u dziecka i skierować na pogłębioną diagnostykę, która umożliwi postawienie lub wykluczenie ewentualnej diagnozy w kierunku autyzmu oraz określenie deficytów u dziecka, nad którymi należy pracować.
Warto zauważyć, że stereotypie występują również u dzieci mieszczących się w normie bez żadnych zaburzeń. Są jednak na tyle delikatne i bezużyteczne, że nie można ich nazwać patologicznymi. Co więcej, pojawiają się zazwyczaj w stresowych sytuacjach. Dobrym przykładem takich stereotypii może być obgryzanie paznokci, nucenie, chodzenie w kółko, tam i z powrotem. Stereotypie ruchowe tego typu pojawiają się najczęściej w momencie napięcia emocjonalnego.
Rodzice dzieci, u których występują stereotypie ruchowe, nie powinni pod żadnym pozorem karać dziecka, kiedy zaobserwują u niego powtarzalne ruchy. Zalecane jest łagodne odwracanie uwagi. Wskazane jest leczenie, które obejmuje terapię z psychologiem lub pedagogiem.
Stereotypy dla dzieci - Czym są stereotypy?
Zaburzenia przywiązania a rozwój dziecka
Wczesne doświadczenia dziecka powinny być przepełnione miłością, ciepłem i bezpieczeństwem. To czas, kiedy dziecko jest w pełni zależne od rodzica. Kiedy wyobrażamy sobie życie niemowlęcia, widzimy dziecko wtulone w ramiona rodziców, kojone kiedy płacze, rozśmieszane w trakcie zabawy, głaskane do snu.
Tworzenie więzi i jej wpływ
Dziecko od chwili narodzin zaczyna budować ze swoimi rodzicami więź. Motywacja do budowania więzi i poszukiwania osoby, do której można się „przywiązać” jest instynktowna, napędzana biologicznie, a jej celem jest po prostu przetrwanie. Relacja przywiązania, jak każda relacja, zawsze tworzy się między dwiema osobami. Od samego początku niemowlęta i rodzice wpływają na siebie nawzajem - niemowlę wysyła sygnały, które informują rodzica o jego emocjach i potrzebach (np. głód, ból, smutek, radość), natomiast rodzic na nie reaguje. Gdy opiekun dziecka trafnie odczytuje wskazówki wysyłane przez dziecko, okazuje zainteresowanie i tworzy z dzieckiem bezpieczną więź, dostarczając mu poczucie wspomnianego bezpieczeństwa, zaufania i przewidywalności.
Co istotne: gdy dziecko tworzy więź z opiekunem nie ma znaczenia płeć oraz fakt, czy jest z nim spokrewnione biologicznie. Znaczenie ma JAKOŚĆ i prawidłowość/elastyczność reakcji na potrzeby dziecka, które dają bezpieczeństwo. Dziecko dorastające w otoczeniu przewidywalnych, elastycznych dorosłych utrwala sobie prawidłowe zachowania, które zbliżają opiekuna do niego oraz otwiera przestrzeń do prawidłowego rozwoju. Bezpieczna więź z opiekunem jest z czasem bazą do poznawania i eksplorowania świata. Dziecko uczy się poprzez zabawę i ciekawość, dotykanie, poznawanie.
Reaktywne zaburzenie przywiązania (RAD)
Niestety wczesne doświadczenia dziecka nie zawsze są przepełnione miłością, reagowaniem na potrzeby, zaufaniem. Zdarza się, że w okresie, kiedy bezpieczeństwo jest podstawową bazą w życiu dziecka, doświadcza ono ze strony rodziców zaniedbania, cierpienia, przemocy. Sygnały, które wysyła „nie działają”, nie tworzą więzi, a czasem wywołują odwrotny rezultat - przemoc. To doświadczenia, które stwarzają ryzyko reaktywnego zaburzenia przywiązania (RAD). Nie oznacza to, że każde dziecko, które doświadczyło krzywdzenia, rozwinie RAD.
Reaktywne zaburzenie zachowania to zdefiniowana kategoria diagnostyczna, służąca określeniu i opisaniu poważnych zaburzeń więzi u dzieci. Zgodnie z klasyfikacją DSM-V u dzieci zmagających się z RAD możemy zaobserwować poważnie zaburzony oraz rozwojowo nieodpowiedni wzorzec tworzenia relacji z innymi ludźmi, który zaczynamy obserwować przed ukończeniem 5 roku życia.
Typy RAD
- Wycofanie z relacji społecznych: Sposobem radzenia sobie z traumatycznymi doświadczeniami, przez dziecko, u którego obserwujemy pierwszy typ, jest wycofanie z relacji społecznych. W kontakcie możemy doświadczyć postawy „nie ufam nikomu”. Dziecko nie wchodzi i nie potrafi wchodzić w bliskie relacje społeczne. Reaguje chłodem, oporem lub zobojętnieniem w sytuacji pocieszenia. Z drugiej strony jest nadmiernie czujne na wszelkie sytuacje, które mogą sprawiać wrażenie odrzucenia, unieważnienia. Przygląda się i czujnie obserwuje opiekunów i rówieśników. Zdarza się, że przejawia agresję do siebie i innych, w sytuacjach, które ocenia jako zagrażające.
- Postawa rozhamowana: Dziecko, które prezentuje postawę rozhamowaną, wykazuje się nadmierną otwartością i towarzyskością w relacjach z innymi. Nieadekwatnie lgnie do innych ludzi, szybko przekracza granice i uważa, że każdy jest dla niego bliski. Tworzy wiele relacji społecznych i nie wskazuje się selektywnością w tworzeniu więzi.
Powyższe opisy to wyłącznie kryteria, służą do uporządkowania wiedzy podczas procesu diagnozy. Doświadczenie przemocy, zaniedbania, krzywdzenia w pierwszych 3 latach życia stwarza ryzyko silnych zaburzeń więzi, mających wpływ na całe teraźniejsze i późniejsze życie dziecka.
Powstawanie RAD i długofalowe skutki
Małe dziecko kocha osoby, od których jest zależne, nawet jeżeli one krzywdzą. Cały czas dąży do stworzenia więzi z opiekunami, poszukuje sposobów i w każdym momencie, kiedy istnieje przestrzeń na wejście w jakąkolwiek relację, wchodzi w nią. Dziecko nie wie o tym, że tak nie powinno być, nie rozumie, co się dzieje. Cały czas poszukuje sposobów na to, by przetrwać i stara się przystosować. Wczesne, nawet zdezorganizowane relacje, są dla dziecka informacją, jak funkcjonuje świat i skłaniają je do poszukiwania innych, niż pierwotne, sposobów radzenia sobie. „Dziecko, które jest źle traktowane, nie przestaje kochać rodziców”. Niestety powyższe wzorce zapisują się w pamięci i doświadczeniu dzieci, są utrwalone i w przyszłości okazuje się, że dziecko/nastolatek będące w bezpiecznym, zdrowym środowisku, w sytuacjach trudnych, nadal funkcjonuje i reaguje tak, jakby żyło w przeszłości. Uruchamia nieprawidłowe zachowania/reakcje, które w jego doświadczeniu chronią i pomagają przetrwać.
Problemem dzieci z reaktywnym zaburzeniem więzi są nie tylko objawy, z którymi się zmagają, ale także brak zrozumienia ze strony otoczenia i bliskich. Wiele z prezentowanych zachowań u dzieci z RAD jest nieadekwatna i trudna. Dla rodziców, opiekunów dzieci z RAD są one niezrozumiałe i mają prawo takie być, ponieważ perspektywa dorosłego wychodzi z własnego, zdrowego wzorca funkcjonowania.
Zaniedbanie, przemoc, cierpienie - to słowa, których nie powinno znać małe dziecko, a tym bardziej ich doświadczać. Jako rodzice mamy wielką moc. Miłością i bezpieczeństwem możemy zapewniać naszym dzieciom bazę do szczęśliwego i prawidłowego rozwoju - tą bazą jest zdrowa, bezpieczna więź. Niestety nie wszystkie dzieci mogą tego doznać od samego początku. Wówczas, zamiast bezpiecznej bazy, zostają z ranami, bliznami i doświadczeniem „walki o przetrwanie”. Dzieci, które doświadczyły przemocy, musiały przetrwać. Ich odbiegające od normy zachowania i reakcje wynikają z radzenia sobie, tak jak mogły, jak najlepiej potrafiły w odbiegającym od wszelkich norm środowisku. To smutne, trudne, bardzo niesprawiedliwe, ale… odwracalne.
Taylor, Ch., Zaburzenia przywiązania u dzieci i młodzieży. Poradnik dla terapeutów, opiekunów i pedagogów.
Taylor, Ch., Dzieci i młodzież ze zdezorganizowanym stylem przywiązania. Podejście mentalizowania w empatycznej opiece opartej na wiedzy o przywiązaniu i traumie.

Diagnostyka i wsparcie w przypadku niepokojących objawów
Aby zapewnić dziecku prawidłowy rozwój, poczucie szczęścia i spełnienia, oraz zapobiec jego ewentualnemu cierpieniu, kluczowa jest prawidłowa i szybka diagnoza. Rodzice odgrywają najważniejszą rolę we wczesnym rozpoznawaniu objawów ze spektrum autyzmu, podobnie jak i innych zaburzeń czy trudności rozwojowych u dzieci.
Kiedy szukać pomocy?
Specjaliści zalecają, aby rodzice pozostawali czujni i w sytuacji jakichkolwiek wątpliwości udali się na rozmowę ze specjalistą, który wyjaśni wszelkie wątpliwości i pokieruje. Co jest normą? Co powinno niepokoić w zachowaniu maluszka? Na te wszystkie pytania odpowie pediatra. Warto poświęcić czas na to, żeby znaleźć dobrego lekarza, który ma wiedzę na temat prawidłowego przebiegu rozwoju dzieci i może wskazać, na co rodzice powinni zwrócić uwagę. Pomocną dłoń wyciągają także poradnie psychologiczno-pedagogiczne. Dziecko nie musi chodzić do przedszkola ani do szkoły, żeby mogło skorzystać z konsultacji w poradniach pedagogiczno-psychologicznych. Można zgłaszać się, ponieważ samemu jest się zaniepokojonym rozwojem swojego dziecka, a czasami kieruje placówka edukacyjna.
Spektrum autyzmu to zaburzenie, które obejmuje szereg zachowań. Dlatego też nie należy podnosić alarmu i panikować, jeśli dziecko raz czy drugi nie zareaguje na imię lub w pojedynczej sytuacji nie nawiązało kontaktu wzrokowego. Niemniej dzieci należy obserwować i pozostawać czujnymi.
Lista zachowań do obserwacji
Poniższa lista obejmuje zachowania, które rodzice mogą sami zaobserwować:
- Brak kontaktu wzrokowego (w celu komunikacji).
- Brak reakcji na własne imię (szczególnie w kontekście poza podstawowymi potrzebami).
- Brak umiejętności społecznych (nie potrafi bawić się z rówieśnikami).
- Powtarzalne, dziwne ruchy najczęściej w kończynach - tzw. stereotypie ruchowe.
- Specyficzne zabawy - np. wyszukiwanie tylko kwadratowych elementów ze wszystkich zabawek, dotykanie i lizanie napisów na zabawkach, fascynacja bardzo wzorzystymi materiałami, kręcenie wszystkimi kółkami, które są w pobliżu, ustawianie zabawek lub innych przedmiotów zawsze w ten sam schematyczny sposób.
- Mocne zainteresowania - np. dziecko interesuje się tylko dinozaurami, samolotami, pojazdami wojskowymi, kosmosem, liczbami.
- Nadwrażliwość.
- Reakcje nieadekwatne do sytuacji.
Warto pamiętać, że jedno czy dwa zachowania z listy nie świadczą o spektrum autyzmu, ale jeśli tylko coś niepokoi, należy jak najszybciej nawiązać kontakt ze specjalistą, aby wesprzeć rozwój swojego dziecka.
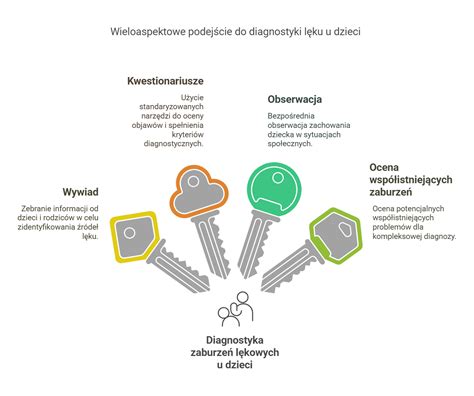
Proces diagnostyczny
Diagnoza w kierunku spektrum autyzmu jest kilkuetapowa i powinno brać w niej udział kilku specjalistów. Za złoty standard na świecie uważa się diagnozę z wykorzystaniem badania ADOS-2. W Centrum Kids Medic diagnoza rozpoczyna się wizytą rodziców u psychologa, który zbiera poszerzony wywiad.
Całą ścieżkę postępowania można przejść w Kids Medic. Doświadczony zespół wykonuje kilkuetapowe badanie, w tym wywiad psychologiczny i badanie ADOS-2, a finalnie diagnozę potwierdza lekarz psychiatra dzieci i młodzieży.
Leczenie stereotypii ruchowych
Stereotypie ruchowe są objawem, który nie zawsze świadczy o procesie chorobowym, często pojawia się w momencie napięcia emocjonalnego. Bywa jednak, że towarzyszy osobom niepełnosprawnym umysłowo czy z zaburzeniami ze spektrum autyzmu. Typową cechą stereotypii ruchowych jest ich nieprowokowany charakter oraz fakt, że można je natychmiast przerwać poprzez rozproszenie uwagi lub zadziałanie bodźcem (np. poprzez dotyk czy dźwięk). Stereotypie ruchowe nie zawsze są objawem choroby, obserwuje się je zarówno u dorosłych, jak i u dzieci. SR o charakterze pierwotnym nie zaburzają codziennego funkcjonowania (pod kątem ruchowym i społecznym), najczęściej występują okresowo i nasilają się w momencie ekscytacji, stresu; często są sposobem na nudę. Tak naprawdę niemal każdy okresowo doświadcza SR (częstość występowania szacuje się na 20-70%) - do stereotypii tego rodzaju zaliczamy np. obgryzanie paznokci.
Problem pojawia się, kiedy stereotypia ruchowa zakłóca wykonanie ruchu świadomego, występuje czynność ruchowa mimowolna, lub mają miejsce równocześnie oba te zaburzenia - taka sytuacja wymaga konsultacji z lekarzem neurologiem. Niekiedy stereotypie ruchowe mają charakter autodestrukcyjny, prowadzą do uszkodzeń ciała. Zaliczamy do nich np. uderzanie głową w ścianę. U dzieci pierwotne stereotypie ruchowe często wynikają ze stresu - poprzez powtarzalne, rytmiczne ruchy starają się go rozładować, odnaleźć równowagę oraz poczucie bezpieczeństwa. U niemowląt najczęściej obserwuje się ssanie palca, kręcenie głową.
Jak wspomniano wcześniej, stereotypie ruchowe często występują u osób ze spektrum autyzmu (ASD) - wtórne SR obserwowane są aż u 88 procent osób z autyzmem. Charakter zachowań jest zróżnicowany u poszczególnych chorych - natężenie i częstość SR korelują z nasileniem ASD.
Celem procedur diagnostycznych jest ustalenie rodzaju zaburzeń hiperkinetycznych, a jeśli okaże się, że są to stereotypie ruchowe, należy określić ich charakter: pierwotny lub wtórny. W diagnostyce stereotypii ruchowej pomocne bywają nagrania wideo dokumentujące codzienne zachowania oraz obserwacja pacjenta podczas wizyty u specjalisty. Jeśli stereotypie ruchowe pojawiają się w sytuacji stresowej lub nadmiernego podekscytowania, wymagana jest konsultacja z psychologiem bądź terapeutą. W przypadku dzieci, w procesie leczenia niezwykle ważna jest współpraca specjalisty z opiekunami. Nierzadko efekty przynosi terapia behawioralna oraz stosowanie technik opartych na pozytywnych wzmocnieniach i minimalizujących negatywne skutki określonych stereotypii ruchowych.
Treści z serwisu Medonet mają na celu polepszenie, a nie zastąpienie, kontaktu pomiędzy Użytkownikiem a jego lekarzem. Serwis ma charakter wyłącznie informacyjno-edukacyjny.